Opryszczka jest powszechnie występującą chorobą skórną, zlokalizowaną najczęściej wokół ust.
Czym jest opryszczka?
U podstawy tej infekcyjnej choroby stoi zwykle zakażenie wirusowe. Wirus powodujący opryszczkę należy do grupy Herpes – tej samej, do której zalicza się m.in. wirus ospy i półpaśca. Zmiana wywołana jest przez wirusy HSV1 i HSV2. Zakażenie to dość powszechnie występujące zjawisko, do którego dochodzi już w okresie dzieciństwa, lub podczas kontaktów seksualnych z chorym partnerem.
Pierwszy z rodzajów wirusa – HSV1 jest odpowiedzialny za zakażenia występujące w obrębie głowy. Najczęstszym zjawiskiem jest opryszczka wargowa. Poza nią dochodzi również do opryszczkowego zapalenia jamy ustnej, wyprysku opryszczkowego, a czasem także opryszczkowego zapalenia opon mózgowych oraz mózgu. Poza tym zmiany mogą dotyczyć też rogówki oka.
Zakażenie wywołane wirusem typu HSV2 występuje zwykle w obrębie narządów płciowych. W przypadku, gdy dotyczy ono ciężarnej, może dojść także do zmian u okołoporodowego noworodka. Zakażenie wirusem opryszczki tego typu w ciąży niesie za sobą duże ryzyko poważnego uszkodzenia płodu.
Jak można się zarazić opryszczką?
Zakażenie opryszczką jest uwarunkowane przede wszystkim rodzajem wirusa. Pierwszy rodzaj zazwyczaj rozprzestrzenia się już w okresie dziecięcym, najczęściej przez bezpośredni kontakt, np. poprzez używanie tych samych sztućców i naczyń przez osobę zakażoną oraz dziecko.
Zarażenie wirusem HSV2 występuje zazwyczaj u osób dorosłych i dochodzi do niego drogą bezpośredniego kontaktu seksualnego (bez zabezpieczenia w postaci prezerwatywy). Warto jednak pamiętać, że zakażenie wirusem jest przetrwałe. Oznacza to jego przewlekłość i brak całkowitej możliwości wyeliminowania wirusa z organizmu.
Nawet jeśli wyleczono ostrą fazę infekcji i objawy ustąpiły, wirus pozostaje uśpiony i osiada w zwojach nerwowych. W przypadku, gdy odporność ulegnie obniżeniu, dochodzi do ponownego uaktywnienia się zakażenia.
Jak objawia się opryszczka?
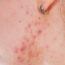
Podstawowym objawem występującym podczas zakażenia wirusem opryszczki, jest pojawienie się wysypki pęcherzykowej. Składa się ona z wielu drobnych pęcherzyków zapalnych wypełnionych płynem surowiczym. Towarzyszy im zaczerwienienie skóry związane ze stanem zapalnym. Wykwity umiejscowione mogą być w różnych miejscach.
Opryszczka skórna jest wirusem przetrwałym. Co jakiś czas, gdy zostanie odpowiednio pobudzona, przedostaje się z głębi nerwów na powierzchnię skóry. Najczęściej jest to granica wargi, gdzie zmiany odczuwa się początkowo w postaci silnie piekących dolegliwości. Następnie pojawiają się pęcherzyki, które są nabrzmiałe od cieczy. W późniejszej fazie zmieniają się w strupek, znikający po kilku dniach. Zmiany na wardze wypełnione są surowiczą treścią, która następnie zmienia się w wydzielinę ropną, a finalnie w strupek. Zanim wystąpią bolesne pęcherze, odczuwalne może być mrowienie, pieczenie oraz swędzenie. Zmiany dotyczące skóry i błon śluzowych są do siebie bardzo podobne. Czasem zakażony wirusem boryka się również z powiększeniem węzłów chłonnych.
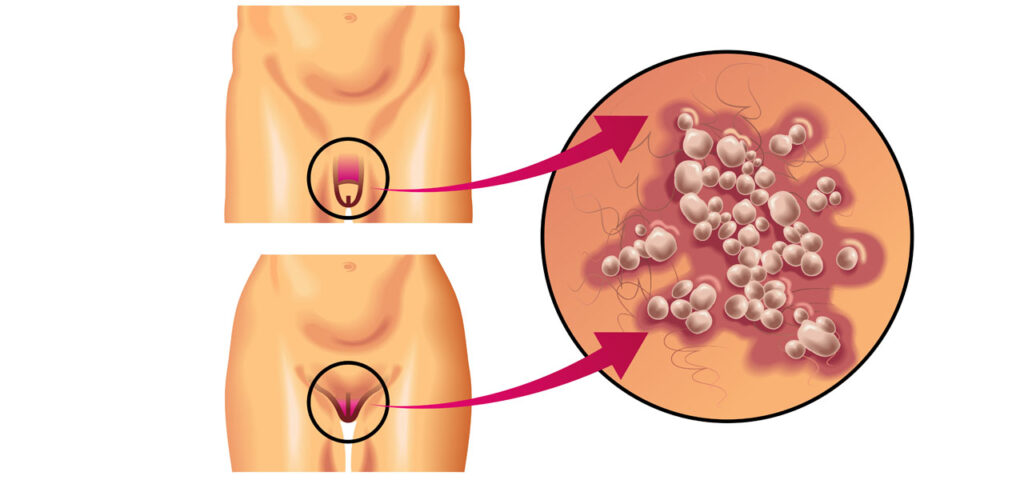
W przypadku opryszczki narządów płciowych zakażenie charakteryzuje się pierwotnie ciężkim przebiegiem. Dochodzi do niego najczęściej po bezpośrednim kontakcie seksualnym z nosicielem, który nie ma żadnych objawów. Po okresie wylęgania się zakażenia (3 -7 dni) u kobiet i mężczyzn występują ogólne objawy – ból głowy, wysoka temperatura i ból mięśni. U mężczyzn wykwity skórne zlokalizowane są na prąciu, wewnętrznej części ud, lub mosznie. W przypadku kobiet natomiast pęcherzyki rozwijają się zwykle na wargach sromowych, w pochwie, lub szyjce macicy. Podczas zakażenia mogą występować także zaburzenia w oddawaniu moczu.
Objawy zakażenia wirusem opryszczki mogą występować od 1 do nawet 26 dnia od kontaktu ze źródłem. Zwykle jednak okres ten wynosi około jednego tygodnia. Objawy wirusa mogą powracać na skutek oddziaływania wielu różnych czynników zewnętrznych, w postaci:
- Miesiączki,
- Wyziębienia organizmu,
- Stresu,
- Osłabienia,
- Usunięcia zęba,
- Przemęczenia,
- Ekspozycji na silne promieniowanie UV.
- Powikłania po opryszczce
Czas trwania wirusa to od 4 do 10 dni. Krostki na wardze wiążą się z niską szkodliwością zdrowotną, jednak zarówno HSV1, jak i HSV2 nie można lekceważyć.
Przede wszystkim należy uważać, aby nie przetransportować go z wargi do oka. Grozi to zapaleniem rogówki, a nawet owrzodzeniem, co w rezultacie skutkować będzie utratą wzroku. Warto więc po każdym kontakcie dłoni z wykwitem opryszczki starannie zdezynfekować ręce.
Zdarza się również, że wirus opryszczki „wyruszający” ze zwojów nerwowych skieruje się w stronę głowy. W takiej sytuacji może dojść do zapalenia opon mózgowo-rdzeniowych, albo poważniejszego i znacznie trudnego do wyleczenia zapalenia mózgu. Takie schorzenia, nawet gdy zostaną wyleczone, pozostawiają przykre konsekwencje neurologiczne. Objawy mogą przypominać początkowo wykluwającą się grypę.
Diagnostyka opryszczki
Rozpoznanie opryszczki odbywa się głównie na podstawie objawów klinicznych lub po badaniu ginekologicznym i urologicznym. Czasem jednak specjalista ma pewne wątpliwości w diagnostyce, dlatego może zlecić wykonanie jednego z poniższych badań:
Wykrywanie wirusa DNA HSV przy wykorzystaniu metody PCR. Ujemny wynik badania nie wyklucza jednak zakażenia.
Izolacja wirusa HSV w hodowli komórkowej – metoda wykorzystywana jest głównie w diagnostyce opryszczki narządów płciowych.
Badanie serologiczne – przeciwciała przeciwko wirusowi opryszczki pojawiają się we krwi człowieka kilka tygodni po zakażeniu. Przeciwciała anty HSV2 wskazują na opryszczkę narządów płciowych, natomiast wykrycie wyłącznie HSV1 jest trudniejsze, ponieważ opryszczka na ustach występuje bardzo często.
Leczenie opryszczki
W większości przypadków wystarczy jedynie zastosowanie preparatów do leczenia miejscowego, które można nabyć w aptece. Maści i kremy zawierające Acyklowir mogą więc okazać się bardzo pomocne. Jednak w przypadku nawracających wykwitów warto skoncentrować się na jak najszybszym wysuszeniu i zlikwidowaniu pęcherzyków. Po tak intensywnej kuracji częstotliwość epizodów zmniejszy się, a nawet na dłuższy czas zupełnie zniknie. Warto więc w każdym przypadku początkowo skonsultować się z dermatologiem, który oceni zmianę i wdroży niezbędne leczenie.
Zastosowanie ledoterapii w leczeniu opryszczki
Ledoterapia jest metodą, którą chętnie wykorzystuje się w leczeniu opryszczki. Działania terapeutyczne opierają się na oddziaływaniu światła widzialnego na organizm. Mechanizm niewiele różni się do tego, który zachodzi podczas procesu fotosyntezy roślin. Bazuje więc na zamianie energii świetlnej w energię biologiczną.
Takie procesy powodują, że aktywne komórki skóry (fibroblasty) ulegają pobudzeniu do produkcji kolagenu oraz elastyny. Poprawę zyskuje także ukrwienie skóry oraz jej odżywienie. W rezultacie zwiększa się intensywność funkcjonowania układu odpornościowego, którego działanie wpływa na zwalczanie wirusa.
Istnieje wiele wskazań w medycynie estetycznej do stosowania ledoterapii. Wspomaganie leczenia opryszczki to jedno z nich. Metoda ta jest całkowicie bezbolesna i charakteryzuje się wysokim poziomem bezpieczeństwa. Istnieje jednak kilka przeciwwskazań, które wykluczają możliwość zastosowanie tej techniki. Odradzana jest u osób z opalenizną oraz takich, które stosują leki zawierające beta-karoten. W ich przypadku skóra charakteryzuje się zwiększoną wrażliwością i zachodzi większe ryzyko powikłań po zabiegu.
Przeprowadzanie ledoterapii jest także przeciwwskazane u kobiet w ciąży oraz karmiących piersią. Nie zaleca się wykonywania jej u osób cierpiących na cukrzycę, schorzenia układu sercowo-naczyniowego, mających zdiagnozowane choroby o podłożu autoimmunologicznym oraz nowotwory.